コンビニ食材でできる職場でのケトジェニックダイエット昼食:勤務医版
こんにちは。
今回は私がいつも減量中に食べている昼食を紹介いたします。
ケトジェニックダイエットはお金がかかる、脂質が多く取れない・・・そんな意見もありますので、少しでも参考になればと。
これからお示しするのは職場でいつも食べているものです。
コンビニで用意できないのは電子レンジ対応の容器くらいくらいでしょうか。
(下記の容器は無印良品で購入しましたが、何でもいいと思います)
まず、容器に冷凍ブロッコリー 1袋、鶏ガラスープ(適量)、乾燥わかめをいれます。

つぎにお肉を投入。
下記はファミリーマートのグリルチキンです。
サラダチキンでもいいのですが、脂質・タンパク質の割合と、なにより味が好きなのでいつもこのシリーズにしています。

つづいてこれもファミリーマートの肉入りカット野菜を入れます。
大きいものから先に入れるほうが収まりがいいです。なので、お肉やブロッコリーは先ですね。乾燥わかめは先に入れるほうが、膨れたときの収まりがいいのでこの順番です。

お湯または水をいれます。容器から溢れそうでも水を掛けるととけて良い具合になります。
私は職場のポットのお湯を入れます。

これで800Wで3分で、ほどよい暖かさ。
→ 完成です。
<材料>
グリルチキン P16 F5 C1
冷凍ブロッコリー
肉入りカット野菜 PFC
乾燥わかめ ※
鶏ガラスープ ※
計500円くらい?
※乾燥わかめ、スープのもとはスーパーで大袋を買ってます。1回で20-30円くらいにはず。
野菜は2回に分けて使うなどすればもっと安くできますね。
ちなみに上記の内容でタンパク質 18-20g,脂質5-8g、糖質5g程度です。
いつもはここにMCTオイルを10g程度かけてます。そうすると1食で300kcalくらいになりますね。
私はこれに完食やデザートでナッツやフレーバー入のMCTオイルコーヒーを飲んでいます。
よく使うのはこれ。Dr ColbertのMCTパウダーです。
ココナッツ、フレンチバニラ、チョコなど色々なフレーバーがあります。
付属のスプーン1杯でMCTオイルとして7gとれます。
↓写真はこんな感じです。

高いフレーバーでなければ、iHerbで3120円で購入できます。(30杯分)
MCTオイルは人によっては胸焼けはお腹の調子が悪くなるひとがいますのでははじめは1回あたり3-5g程度の摂取にしておくといいと思います。
私もケトジェニックダイエットの初日〜2日は調子に乗って一度にたくさんのMCTオイルと摂るとお腹がゆるくなります。
野菜の量は調節できますし、タンパク質も卵(2−3個くらい?)にすれば一回200-300円程度に抑えることもできますね!!
お試しあれ!
ケトジェニックダイエットとアトキンスダイエットの違い、ケトーシスになる最低限の栄養のとり方

中途半端な糖質制限では体調が悪くなるという認識が少しずつ広まり、ケトジェニックダイエットと言う言葉も世間により一層浸透しつつつあるように最近は感じますが、今回は言葉の定義の話になります。
ケトジェニックダイエットとアトキンス・ダイエットの違いについてです。
共通点は、糖質制限と脂肪から主にカロリーをとることでケトーシスの状態を作り体脂肪を燃焼するということです。
違いはマクロ栄養素(Protein:タンパク質、Fat:脂肪、Carbonhydrate:炭水化物)の比になります。
ケトジェニックダイエットはカロリー比で
脂質 75-90%、タンパク質 5-20%、炭水化物 5%以下
にする方法です。
一方アトキンス・ダイエットは
アトキンス20:脂質 60-70%、タンパク質 20-30%、炭水化物 5-10%
アトキンス40:脂質 55-65%、タンパク質 20-30%、炭水化物 10-15%
とあり、後者の方が炭水化物の割合は多くなります。
糖質制限+高脂肪はてんかん患者の発作を抑える目的でも行われますが、ケトジェニックダイエットほど脂質を多く取らなくても上記のアトキンス・ダイエットで十分です。
そして、体を脂肪燃焼モードにするには、
正味の糖質を40グラム以下にすること、カロリーの2/3以上を脂質から摂ることを満たせば十分です。
正味の糖質とはなにか?海外のスナックにはNet carbという表記で明示されていますが。簡単に申しますと、炭水化物というのは糖質+食物繊維のことです。ですから炭水化物が20gであっても食物繊維が15gであれば糖質量は5gということです。
例えば、アボカドは炭水化物量としては多いですが、食物繊維が多いので、実際の糖質量はとてもすくないですよね。
別に糖質制限+高脂肪食(low carb high fat:ローカーボ ハイファット)を実践している人に対して、ケトなのかアトキンスなのかをいちいち突っ込むつもりはありませんし、脂肪燃焼効果はどちらもありますで…まぁお好きな方でという感じですね。
MCTオイルをまめに飲んで、肉の脂身や鶏皮、アボカドやくるみをたくさん食べる…そんな感じで食事を行えば脂質がカロリーの80%を占めるということになりますが、なれるまで結構辛いですよ。
むしろ、
上記のようにほどほどにタンパク質を摂りつつ簡単に脂質がカロリーの2/3以上になる組み合わせを明示して、そうすれば十分ケトーシスになる、と言われる方が楽ですよね。アトキンスのような栄養バランスで十分なんですから。
今回はこのへんで。
糖質制限の真実〜糖質制限が成功するかはケトーシスにかかっている!〜
こんにちは。
最近YouTube等でメンタリストDaiGoさんが糖質制限は痩せない、むしろ寿命が縮む…と発言しており、糖質制限を実践している方々をざわつかせています。
で、それに対してこういう批判もでています。
- カロリー制限ダイエットと糖質制限ダイエットについて
- 代謝から学びましょう:糖新生とケトーシス
- ケトーシスは通常のカロリー制限より痩せやすいのか?
- ケトーシスが通常のカロリー制限ダイエットよりも痩せる理由
- ケトーシスがもたらすその他の効果について
私は時期に応じて「糖質制限」と増量を使い分けていますが、ここでは間違った知識で悲しい思いをしないように正しい糖質制限によるダイエットのしくみについて解説しながら少し上記動画の考察もしたいと思います。
まず、用語の確認です。
カロリー制限ダイエットと糖質制限ダイエットについて
カロリー制限ダイエットとは単純に消費カロリー>摂取カロリーにすることです。ただ後述する糖新生において筋分解をさけるためにこまめに食事をしたり、筋トレをして筋肉を増やすスイッチを体にいれたり、そもそも脂質を必要最低限に抑えたり、また停滞期にはタンパク質と糖質のバランスを変えたり、糖質を一時的に大量に摂取したりと考えることがたくさんあります。
糖質制限ダイエットは「ゆるい糖質制限」と「厳格な糖質制限」とに分けて考えるとわかりやすいです。「厳格な糖質制限」とは代謝のベースそのものを糖質から脂質に変えてしまう方法です。後述するケトーシスを作る方法になります。その一方で「ゆるい糖質制限」は代謝が変わるほどではない程度に糖質を制限する方法です。原理的にこちらはカロリー制限ダイエットと同じです。このゆるい糖質制限があまり効果的でないことはこのあと述べたいと思います。
代謝から学びましょう:糖新生とケトーシス
まず、私達の体はブドウ糖という糖質で主に回っています。車でいうところのガソリンですね。そして、カロリーが足りないときは体からブドウ糖をひねり出そうとします。
それが糖新生という反応で、筋肉からアミノ酸を取り出したり、脂肪からグリセロールという糖アルコールを取り出して最終的にブドウ糖を作ろうとするわけです。
ですが、エネルギーが足りないとき、例えば飢餓状態のときは脂肪が分解されたときに生じるケトン体をブドウ糖の代わりにガソリンとして使うようになります。この状態をケトーシスといいます。
もう少し言い換えると、
ケトーシスとは、
ということです。
ケトーシスになると、体のガソリンがケトン体ですから、エネルギーが足りないときは脂肪を分解してケトン体を作るようになるためカロリーを制限しても筋肉が減りにくくなります。
このようにケトーシスの状態になるようにマクロ栄養素(炭水化物、脂質、タンパク質)を調整して食べることをケトジェニックダイエット(またはケトン食ダイエット)といいます。
ケトーシスの状態は18時間の飢餓状態で作ることができると言われていますが、それは結構つらいので糖質制限を行います。その際の一日の糖質量は摂取カロリーの10%以下にするべきと言われています。2000キロカロリー摂取するのであれば糖質は50グラム以下です。そしてそれだけでなく、摂取カロリーの60%以上を脂肪からとらなくてはなりません。
この条件を満たさないのであれば結局はケトーシスにならず、体のガソリンがブドウ糖のままなので、痩せるかどうかはただ摂取カロリーによることになります。こういう中途半端な糖質制限(=ゆるい糖質制限)は後述する理由で筋肉はどんどん減って、確かに短期的には一番体重は落ちますがやめればリバウンドしやすいダイエットです。
ケトーシスにならない状態での糖質制限でカロリーバランスを大きくマイナスにした場合(大体消費カロリーよりも摂取カロリーが500キロカロリー以上下回る場合)、脂肪も減りますが、それ以上に筋肉による糖新生が強くなります。
糖新生で作ることができるブドウ糖量はせいぜい80g、コンビニのおにぎり2個分程度です。その一方で脳が一日に100g以上ブドウ糖を消費しますので、集中力の低下、筋肉減少など不調がきて当然です。特に筋肉の低下はよりインスリンというホルモンが中性脂肪に作用しやすくなるため余剰のカロリーが中性脂肪を増やす方向に働きやすくなります。
プロテインスペアリングという言葉がありますが、糖質を摂ることで体のタンパク質の必要量をへらすことができるということですが、逆に糖質制限をするとタンパク質の必要量が増えてしまうので、糖質を減らすならその分タンパク質を多く摂らないと筋肉は減りやすくなります。(ケトーシスになれば、ケトン体の存在により筋肉は分解されにくいので大丈夫です)
ここまでのお話して、中途半端な糖質制限は体重が短期的に減るものの、体の調子は悪くなるということはなんとなくご理解いただけたかと思います。
Daigoさんの紹介した論文ではおそらく上記の中途半端な糖質制限をやっていて、ケトーシスまでの有無までは評価されていないように思います。
ケトーシスは通常のカロリー制限より痩せやすいのか?
脂肪は1gで9キロカロリーです。そして20%の水分を含みますので1kgの脂肪を燃やすためには7200キロカロリーをマイナスにしなければなりません。一日の摂取カロリーを消費カロリーよりも500キロカロリーずつマイナスになるようにしても単純計算で1ヶ月に脂肪2キロ分です。(実際そううまくはいきませんが)
実際ケトーシスにしても上記の原理はあてはまります。
ケトジェニックダイエットの減量の経過をお話しますと、はじめの2週間くらいは糖質摂取量が減ることによって筋グリコーゲンが減り、結果として体内の水分が抜けていきますのでその短期間だけで2-3kgの減量もありえますが、その後は1週間に0.5kg-1.0kg前後くらいで減量していきます。もちろん、より厳しく摂取カロリーを制限すればさらにハイペースで体重は減っていくと思います。
さてここまでお話をして、上記の批判動画での話をしましょう。
そこで引用されている論文の図は下記です。
Z、O、T、Aそれぞれで食事中の糖質量が違うわけですが、いずれも摂取カロリーはい一日1500キロカロリー程度、糖質摂取量はAが一番少ないようですがそれでも一日100gは摂っているようです。
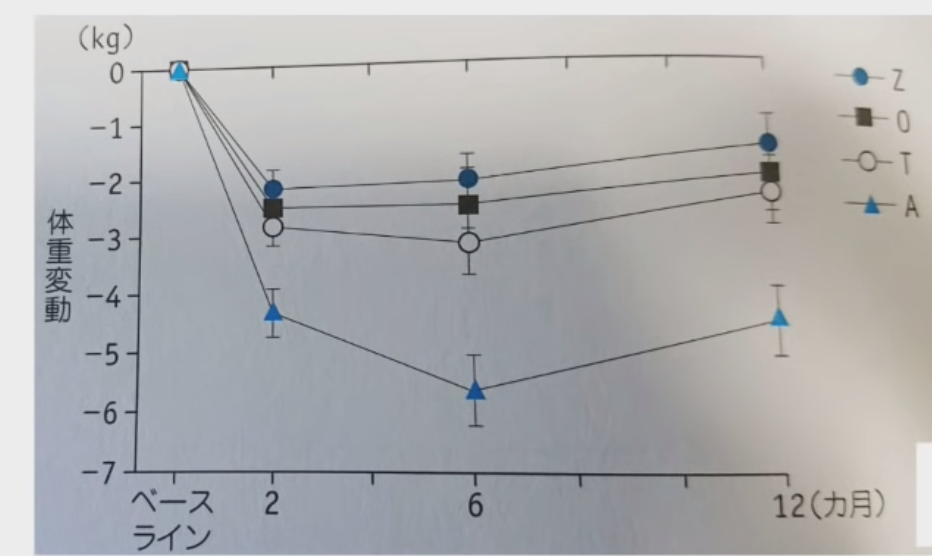
動画作者は糖質制限が効果あると言っていますが、減量に差がでているのは初めの2ヶ月だけでそこからの変化はどの条件も差がなく、残念なことに全ての条件において開始2ヶ月〜12ヶ月で体重変化にあまり差がないようです。
これは、どの条件でも結局ガソリンはブドウ糖のままになり、ケトーシス状態を作れず、また一日1500キロカロリーという基礎代謝程度の少ないカロリーで続けた結果、2ヶ月以降は糖新生による筋肉減少により代謝が落ちたためと予想されます。また、人間の体にはホメオスターシス(恒常性)といって状態を維持しよういう性質がありますので、慢性的なカロリー不足により低燃費な体になったとも考えることができます。この状況を打開する方法は糖質のRefeed(リフィード)やタンパク質と糖質のバランスを変えることで減量が続くと思われますが・・・。この話はまた別の機会に。
ケトーシスが通常のカロリー制限ダイエットよりも痩せる理由
話は戻りますが、ケトーシスは非常にわかりやすく停滞期も3ヶ月程度なら見られない効率の良い方法です。
通常のカロリー制限では代謝を維持しながら痩せていくとなると、一日あたり500キロカロリー程度のマイナスしかできませんが、ケトーシスであれば必要なタンパク質量をとりながらカロリーの6割以上を脂質から摂るという条件下においてより大きなマイナス幅で摂取カロリーを設定できます。
糖質をかなり減らしたら低血糖になるのではないか?と思う人もいるかもしれません。しかし、糖質を厳しく制限しても、実は血糖はある程度維持されます。その理由は脂肪の代謝にあります。
脂肪は分解されるとグリセロールと脂肪酸にわかれ、グリセロールはブドウ糖に、脂肪酸はケトン体になります。(← 脂肪分解過程において糖が作られる!=脂肪からの糖新生)
糖質制限を行うことにより血糖維持およびケトン体生成のために、脂肪はどんどん分解されます。この反応は諸説ありますが一日に400-600キロカロリー分になるとも言われています。
したがって、正味の消費カロリーが増えることでカロリー制限よりもハイペースでの減量が可能となります。
ケトーシスがもたらすその他の効果について
ここで詳しくは述べませんがケトーシスのメリットには主に下記があります。多くはケトン体、BHB(ベータヒドロキシブチレート)の体への効果になります。
注)瞬発力は糖質を摂取している場合より劣るとの意見もあるが、MCTオイルやBHB(ケトン体の1種)を摂取することにより改善されると言われています。
どうでしょうか。
糖質制限は正しく行えば非常に有効です。
よろしければ他の投稿もご参照ください。
これからケトーシス状態を作りたい、ケトジェニックダイエットを始めたいという方へ。大事なのは徐々に糖質を減らすのではなく、始めるならその日から糖質は一食につき5g以下、脂質は60-70%にしましょう。
また別の機会にケトーシスからリバウンドせずに通常の食事の戻す方法もご紹介したいと思います。
ケトン食ダイエット(ケトジェニックダイエット)対応の高脂肪プロテインについて:iHerbで購入できる3商品比較
今回はケトン食ダイエット(ケトジェニックダイエット)に対応したプロテインについて、実際購入してみましたので報告します。
ケトン食ダイエットでは
全体のカロリー比を、炭水化物5-10%、タンパク質15-30%、脂質60%以上にしなくてはならないので、
- 糖質は少ないほうが良い
- タンパク質(P):脂質(F)のグラム比は脂質が多いほうが良い(特にP:Fが1:2くらいだと理想)
ということになります。
- 1:Nature's Plus, KetoLiving、LCHFシェイク、デリシャス ナチュラル チョコレート フレーバー、1.49 lbs (675 g) 4761円
- 2:Julian Bakery, Keto Thin、オーガニック卵黄プロテイン、卵黄入、2 lbs (907 g) 5370円
- 3:Primaforce, ケトシェイク、バニラ、21.2 oz (600 g) 6503円
- まとめ
1:Nature's Plus, KetoLiving、LCHFシェイク、デリシャス ナチュラル チョコレート フレーバー、1.49 lbs (675 g) 4761円
外見はこんな感じ。

組成は下記参照
1回2スクープ。
1回分で250kcal、タンパク質9g、脂質20g、炭水化物9gです。
炭水化物のうちfiberが4gですので正味の糖質は5g以下ですね。

開封すると油分が多いだけにしっとりした粉末が。
トリュフの外側についてるココアパウダーみたいな感じです。

水への溶け具合はまずまずで、味ですが、
濃厚なチョコレート!!
って感じですね。プロテインのチョコ味を水で溶いたものに比べ、やはり油分が多いだけに口当たりもなめらかです。
ちなみにバニラ味もあります。
2:Julian Bakery, Keto Thin、オーガニック卵黄プロテイン、卵黄入、2 lbs (907 g) 5370円
こちらの特徴は、卵黄プロテインでタンパク質12g、脂質15g、糖質0gというまさにケトジェニックダイエットの完食としてはいつ食べても良いようなマクロ比になっております。カロリーは1回あたり193kcal

組成はこんな感じです。

食物繊維(fiber)は無いし、プロバイオティクスもはいっておりません。まさにただ脂肪とタンパク質を摂るって感じです。
ところで鉄が2mg入っています。これは他のビタミン系サプリメントやプロテインにはない特徴です。
日頃、肉や魚をよく食べるアスリートやトレーニーはは食事で十分料の鉄分が摂取できていますので、鉄をサプリで取る必要はあまりないのです。
むしろ鉄の過剰摂取のほうが体には良くないです。そうはいっても、2mgなんて大した量ではありませんのでほぼ気になりません。むしろ女性ではこれくらい日頃に食事にプラスしたいところです。ちなみに女性は生理がありますので、一日に10.5-11.0mgは鉄をとるべきですが(生理のある女性の場合)、厚労省によると実際の食事では7.0mg程度しか取れていないようなので、これくらいの鉄分はプラスと考えていいでしょう。
すこし話がそれましたが、見た目はこんな感じ。
ゆでたまごに黄身が粉末になりました・・・みたいな。
水で溶きましたが味もゆで卵の黄身食べているようなものでした。なので、味は非常にまずい・・・味気のないゆで卵の黄身そのものです。

ということで、味にこだわらず、脂質とタンパク質を摂取するという目的ならよさそうです。美味しく摂るならゼロシュガーのシロップや味のついた他のプロテインと混ぜるなどするほうが飲みやすいと思います。
3:Primaforce, ケトシェイク、バニラ、21.2 oz (600 g) 6503円
3つ目はこちら
パッケージにもアピールされていますが、タンパク質7g、脂質13g、炭水化物4g、170kcalです。

組成はこんな感じです。
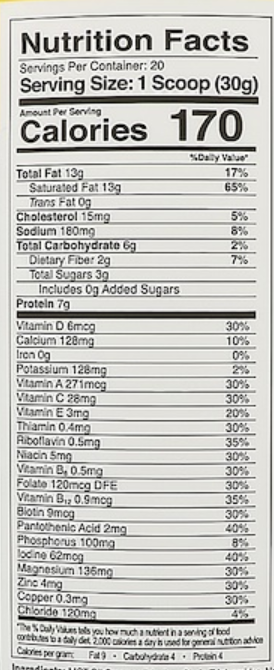
20回分で6500円程度と前述の2つに比べると割高です。
見た目はこんな感じです。

さらさらしていて、フタをあけるとバニラの香りが 漂います。味も美味しいです。やはり油分があるせいか、通常のプロテインバニラ味にくらべると、溶けたバニラアイスを飲んでいるような感覚になります。
ただ、マクロ栄養素的には少し物足りないか。甘い物飲みたくなったときに息抜きくらいに考えてもいいかもしれません。
まとめ
以上、iHerbで購入できる代表的なケトン食対応の高脂肪プロテインについてでした。
ケトジェニックダイエット中は、普段の食事から十分なタンパク質を摂ることができますので、そんなにタンパク質摂取目的でプロテインを摂る必要はないように思えます。いずれもMCTオイルを高配合されていたりしますので、はじめから1回分を飲むと胃部不快感や下痢を起こすことがあります。特に胃腸の弱い男性は1/2量くらいからはじめてはいかがでしょうか。
院内の挨拶について。いつでも「お疲れ様です」ではいけないのか。
こんにちは。
今回は我々病院スタッフ間での挨拶の話です。

私は一般企業で働いた経験がありませんが、
よく言われるのが、午前11時より前は「おはようございます」それ以降は「お疲れ様です」でしょうか。
多くの場合、院内でもこれでいいと思いますが、我々の場合当直明けの医師もいたりしますし、朝早くに「お疲れ様です」と言って「まだ疲れてないよ!」と嫌な感じで言い返してくる人も実際います。ちょっと難しい…
また、以前の勤務先では、24時間あいさつは「お疲れ様です」だったところもあります。同じ科の中でも人によって違うというパターンもあります。
私なりに考えまして...
医師から
- 同じ科の医師 ⇨ その科の習慣による。新任の場合は空気を読む。午後からは「お疲れ様です」で問題ないと思われる。
- 他科の医師 ⇨ 「いつもお世話になっております」くらいから入るか、顔馴染みであれば同じ科の医師と同様の対応でいいと思われる、
- 清掃スタッフ ⇨「お疲れ様です」
- 看護師 ⇨ 上記の医師と同様。しかしながら挨拶をちゃんとすること自体が看護師さんらは評価してくれる…(挨拶すらしない医師もいますので、人としてどうなのって思いますよね(汗))ということで、四月から新しい職場になった人は病棟で気持ちよく挨拶ですね!
- それ以外のコメディカル ⇨ 他科医師と同じ
ですかねぇ。
患者さんに対しては「おはようございます」「こんにちは」など普通でいいと思います。
他業種から医師への挨拶
私はこだわりませんし、なんでもいいと思いますけど。棒読みで形式的な「お疲れ様で〜す」はなんか残念ですね。
たまに午前中の「お疲れ様です」で不機嫌になる変なドクターいますので、「おはようございます」「こんにちは」程度が無難です。
目下に見ている人に「お疲れ様です」と言われると機嫌を損ねる人もいるようです。目下にみる時点でどうかとも思います。
実習でくる学生さんから院内スタッフへの挨拶について
「ちわーっす」みたいなのは当たりハズレがあります(笑)部活のノリですね。
念のため、「おはようございます」「こんにちは」「お先に失礼します」くらいにしておいて、「お疲れ様です」は周りの空気を読んで使うほうが良い気がします。
学生さんも院内にいたら患者さんやその関係者から見られる立場です。
春から実習になる学生さん、礼儀正しく、元気よくです。
白衣もあまりシワのあるものはやめましょう。
いわゆるスクラブ(コードブルーで出演者が着てるあの青い服がそうです)なんかも、周りを見て着てもよさそうだったらにするのがいいと思います。
最後に
- 「お疲れ様です」は時間と人、その職場の空気を確認してから使う
- 基本的な挨拶「おはようございます」「こんにちは」が無難
- 挨拶はすることに意義がある。
です。
しかしながら、他の職場同様そもそも挨拶をすること自体が非常に大事です。
コミュニケーションがとれていないことで思わぬミスが生じ患者さんに不利益がでてしまうこともありますし、自分が矢面に立たされることもあるかもしれません。
医師の場合は愛想よくすることで、スタッフが相談しやすい空気を作ることもできます。
尊敬されることは仕事の出来など難しい面もあるかもしれないが、慕われることはお金をかければ大抵できる、とはよくいいます。奢ればいいのです。
しかし、そんな投資をしなくても挨拶をちゃんとやれば慕われることはできると思うのです。こんな便利なツールは他にあるでしょうか。
ということで、当たり前のことではありますが、春からは新しい人間関係を気づくにもいい季節です。気持ち良い挨拶で気持ちよく仕事しましょう!!
ケトン食ダイエット記録:最終回。食事、筋トレなどのポイントについて
44日間ケトン食ダイエットを行いました。

実際患者さんに勧めて、効果出ていましたし、人に勧める前に自分でやらないといけないとも思ったので、後手になりましたが、実際やってみて色々と気づきもありました。
まず、ジムの体重計になりますが、
- 減量前 79kg → 44日後 71.8kg(7.2kg減量)
- 筋肉量:0.25kg増量
でした。実は減量前に2ヶ月増量しましたのでそのときから比べると
- 増量前 73kg → ケトン食終了後 71.8kg
- 筋肉は6kg増量
です。
トータルで3ヶ月半かかりましたが、まずまずといったところでしょう。
秋のコンテストを考えると、そろそろ増量しないとペースくずれちゃうので、すでに増量期にはいりつつありますが、有効なダイエットでした。
私の今回のダイエットのポイントをまとめたいと思います。
食事について
MCT(中鎖脂肪酸)オイルをまめに摂取する
主に下記のようなMCT100%オイルをブラックコーヒーに3ml程度入れて朝と昼に飲んでいました。MCTオイル自体は無味無臭で、飲みやすいですけど、それにさらに雪印バター10gを添加して1杯100kcal程度のコーヒーとして摂取しておりました。

また、ファミリーマートにいくと

こういったライザップのバターコーヒーもありますので適宜購入しておりました。
カフェオレですね、味は。結構美味しいです。
出先ではこのようなソフトジェルタイプのMCTオイルも持参していました。

あと、脂質の確保が難しいっていう人には、スーパーの生クリームがオススメです。加糖されていないやつね。1パック200mlで700kcalくらい摂れて、しかもほぼ脂質。
コスパもいいのでオススメです。プロテイン、コーヒーに入れてみてはいかがでしょうか
間食について
基本的にこのダイエットはお腹すきにくいので間食はあまりしなかったんですけど、素焼きのアーモンド、くるみをつまむようにしていました。
ナッツ類は糖質多めのものもあるので成分表示を確認して糖質オーバーにならないようにしましょう。前述のMCTオイル入りのコーヒーもおすすめです。
マクロバランス(3大栄養素:タンパク質、脂質、炭水化物のバランス)について
私は週3−4回程度のトレーニングをしていたので一日のタンパク質は100g程度を目標にしていました。なので、脂質は120-130g程度は確保しています。一日の摂取カロリーは1500-1700kcal程度にしていました。
このダイエットは総カロリーの15-30%をタンパク質、60%以上を脂質にしないといけませんので、上記のようになります。タンパク質摂取量は除脂肪体重の計算が本来必要ですが、めんどくさい方は、よほど太っていなければ一日あたり体重(kg)×1gのタンパク質、体重(kg)×1-2gの脂質をとるようにすれば大きな間違いはないと思います。(糖質は一日20g以下にしましょう)
コンビニではやきとり皮(塩)、マヨネーズ+ゆで卵、ベーコン、鯖缶、鯖の塩焼きあたりにお世話になりました。外食はほぼ「いきなりステーキ」ですね。
ケトン食ダイエット中のプロテインについて
運動後はタンパク質20gくらいになるようにプロテインは飲んでいました。(BCAAも添加しています)普段のように30-40gも飲みませんし、もちろん糖質もとりません。30-40g程度のタンパク質をプロテインで確保しようとすると物によっては糖質が多くなってしまいますのでご注意を。
ケトン食中の筋トレについて
糖質がないので、あんまりパンプしません。そもそも減量中ですから筋トレはやりすぎないようにというのが鉄則です。私は1つの部位は週1回が基本ですが、本業の関係もあり週1回できなときは1つの部位が10日に1回程度になってしまったこともありましたが、とくに大きな問題はなかったですね。
種目もストレッチがかかるものは控えていました。腕であればインクラインカール、胸ではダンベルフライなど。筋肉を伸ばしたときに負荷がかかる種目は筋肉のダメージが大きいので、減量中、とくにケトン食で糖質や水分の少ないときは控えるほうがいいかなと。むしろポジティブ動作、筋肉を収縮させる動作を意識する種目を中心に行い、頻度もゆるくていいかなと思います。ケトン食はカロリーが少なくても筋肉が分解されにくいのでだまされたと思ってそうしてみてください。ちゃんとケトン体で動く身体になっていれば大丈夫です。
また、個人的に増量期ではやりすぎて上半身の発達の妨げになりやすいバーベルスクワットやデッドリフトも、減量期では筋トレ中の消費カロリーアップやアフターバーンを狙って積極的に行っていました。
実は、ケトバルク(ケトン食中にバルクアッブ:筋肉を増やす)ができないかと後半はカロリーかなり増やしていたんですが、それはまた別の機会に(笑)
それでも痩せるし、筋力は減らないし、ストレスもなかったのでいいダイエットだなぅて思いました。
ケトン食から通常の食事に戻すとき
まずは、朝、運動前に糖質をいれるようにしました。
長期間糖質を入れない食事ですっかり耐糖能は弱くなっていますので。
そこから昼、運動後など増やしていって、大体1週間位で普段の糖質ベースの身体に戻りました。もちろん、糖質が入るので脂質は減らします。エネルギーはタンパク質から多く摂るように(ササミばっかり)しておりました。あとはプロテイン、プロテインバーを結構活用して、糖質200g、脂質60g、タンパク質200-220gくらい?ですかね。よくある減量期の食事みたいな感じです。
あっ、そういえば食事を戻してからの筋トレではほぼ全ての種目で扱える重量が増えていてビックリでしたね。身体もはるようになったし、脂肪が取れたあとのパンプした身体はいい感じでした。
ケトン食のデメリットと対策
体臭、口臭
ケトン臭という独特に臭いになることが有ります。 ミントティー、アルカリ食品の摂取を摂ると改善できます。
便秘
食物繊維不足により特に女性は便秘に成りやすいです。きのこ類を多く摂ったり、季節柄コンビニではおでんのこんにゃくや白滝がおすすめです。
飲酒:弱くなる?!
糖質不足、体内水分減少によりお酒に弱くなります。私は3-4杯以上飲むと翌日二日酔いにようになっていました。マグネシウム、カリウムの摂取が効果的ようです。Solarayなどのメーカーでマグネシウムやカリウムのサプリメントがあります。アマゾン、iHerbなどご参照ください。飲まなければいいと言われればそれまでですが。
ただ、注意していただきたいのが、お酒を摂ると、お酒が燃えるまでは脂肪が燃えなくなります。ケトン食ダイエット中の高脂肪食は飲酒とセットで体脂肪の蓄積につながり安くなりますので、飲み過ぎ注意です。アルコールは1gで7kcal、一晩に2−3杯くらいまでにしておくのがいいかもしれませんね。
最後に
ケトン食ダイエットはケトン体回路に身体がなるまでの2−3週間はつらいのですが、それ以降はむしろ身体が元気になるし、ストレスなく減量できます。
夜のつきあいもある程度できますので、人によっては非常に相性の良いものになるでしょう。
外胚葉型、ハードゲイナーというタイプの人にはハマらないダイエットですが。
ではまた。
⬇ 参考までに。よろしければ御覧ください。
筋トレ医師の減量期の食事、ケトン食ダイエットや糖質制限で成功するためのコンビニ食+α
こんにちは
ケトン食ダイエット(ケトジェニックダイエット)で順調に減量し、それ以外の副次的効果も相まって調子いいこの頃です。
今回は私の減量中の食事でよくお世話になっているものをご紹介いたします。
①卵
セブンイレブンの味付きゆで卵は一個で64kcal タンパク質5.8g、脂質4.2g、糖質0.6g。
糖質制限、ケトン食ダイエットの強い味方。値段も安いし。
もちろん自宅で作ってもいいです。
私はレンジでチンして作る道具を自宅でも使っています。
⬆︎こんなのとか、いいと思います。
ケトン食ダイエット中は脂質が多い方がいいので、ゆで卵にマヨネーズをかけて食べるとよりいいです。最近はコンビニで50g で100円しないような小さいタイプも売っていますので、外出先の昼ご飯でもマヨネーズを購入しやすくなりました。
②鯖缶
鯖缶はタンパク質20g以上、脂質もタンパク質以上に入っており、ケトン食にはもってこいです。しかも値段も高くない。
体作りにはフィッシュオイルは摂りたいところ。そういった部分も鯖缶なら解決できます。
ちなみにセブンイレブンのオリーブオイルさばは357kcalでタンパク質23.7g、脂質29g、糖質0.3gです。
③鯖の塩焼き(セブンプレミアム)

これはある日の昼ごはんです。下にあるのがその鯖の塩焼き、321kcal、タンパク質17.3g、脂質27.9g、糖質0.1g
しっかりタンパク質<脂質です。
しかもですね、これ味が非常に美味しい。
私はハマってます。レンジで温めすぎると大事な脂が出てしまいます。
④炭火焼き鳥かわ(塩)ファミリーマート
176kcalでタンパク質7.6g、脂質15.8g、糖質0.9gです。
トレーニングをしてプロテインを飲む日はタンパク質の割合が多くなりやすいのですが、そんな時のこれは脂質でのカロリーを稼ぐのに重宝します。
⑤炭火焼き鳥モモ(塩)ファミリーマート
129kcal、タンパク質13.4g、脂質8g、糖質0.8g。
上記の炭火焼き鳥かわ(塩)とセットでの購入でタンパク質と脂質は非常にいいバランスになります。
⑥ワイルドステーキ(いきなりステーキ)
最後はコンビニ食ではありませんが、みんな大好きいきなりステーキをご紹介いたします。
300gの栄養は、789kcal、タンパク質54g、脂質51g、糖質0.3gです。
栄養的には200gでもいいかもしれません。
よほど体格がしっかりしていて、筋トレ後でなければこれだけの量のタンパク質を一度にとっても吸収が大変です。
付け合わせはデフォルトのコーンではなくブロッコリーに変える、ライスは控える(100円引きになります)がポイントです。
私は300gを塩胡椒やわさび、醤油で食べると後半飽きてきますし、ステーキソースを使わないと鉄板が熱いまでなので後半はお肉に火が通り過ぎて硬くなってしまい余計食べるのが大変になります。なので好きな焼き加減になったらお冷を少し鉄板にかけておくと最後まで同じ焼き加減で食べることができますよ。
ちなみにワイルドハンバーグは糖質がしっかり入ってますので、避けたほうがよさそうです。
最近はファミリーマートからライザップとコラボしたバターコーヒーも出ていますね。

100mlあたり、66kcal、タンパク質0.4g、脂質6.8g、糖質0(炭水化物は0.7g)
一本は240mlです。(なのでこれ一本で160kcalとなかなかカロリーありますで一緒にお菓子を食べてしまうようなときはあまりありがたくないかもしれない…)
でも結構美味しいです。
バターコーヒーは腹持ちもいいので、糖質制限中の間食にピッタリですね!
いかがだったでしょうか。
ケトン食や糖質制限食にする場合は、タンパク質の摂取以上に脂質をしっかり摂ることが成功の鍵です。
ササミや胸肉なのタンパク質が多いものは非常に多いのですが、脂質が案外少なかったりします。脂だけを多く摂るというのは結構難しいので、脂質の多い食品からタンパク質も合わせて摂取するというのがオススメです。
筋トレをしていても食品からしっかり摂れればプロテインはそんなに必要ではありません。(BCAAは私は摂ってますけど)
ちなみに少し高いのですが、チョイスのケトプロテインもおススメです。

電動シェイカーでないと溶けにくいのですが、味がよく、タンパク質ばかりでなくかなり栄養も豊富です。一食あたり3gの中鎖脂肪酸(MCT)が入っておりケトン体回路を促して脂肪燃焼しやすくしてくれる成分が入っていること、糖質制限によりお腹の不調が出る人にも嬉しい乳酸菌入りでございます。
私はこのようなMCTのカプセルを出先、当直時には持参しております。

一回3粒ですが、粒が結構大きいです。

同業者の人しかわからないかもしれませんが、クラビットやイーケプラという薬よりも全然大きいので一粒ずつしか私は飲めません。
海外品で一粒MCT1000mgだからこれだけ大きいんでしょうね。
国内品でもう少し粒の小さいものもありますよ。
ただ、海外品よりも高いのでそんなにおススメしません。むしろ、国内品の小さめのビンのMCTオイルをいくつか購入して持ち歩く方がコスパが全然いいと思います。
糖質制限であまり減量が進まない時は脂質の量を多くしたり、ケトン体質を促すようなMCTオイルの摂取を意識するとうまくいったりします。決して安いものではありませんが、MCTオイルは自分も使っていて本当に効果あるなぁと実感しています。
今回はこの辺で。
では。